SOLERA® 2 mg/0,03 mg Filmtabletten
Chlormadinonacetat, Ethinylestradiol
Lesen Sie die gesamte Packungsbeilage sorgfältig durch, bevor Sie mit der Einnahme dieses Arzneimittels beginnen, denn sie enthält wichtige Informationen.
- Heben Sie die Packungsbeilage auf. Vielleicht möchten Sie diese später nochmals lesen.
- Wenn Sie weitere Fragen haben, wenden Sie sich an Ihren Arzt oder Apotheker.
- Dieses Arzneimittel wurde Ihnen persönlich verschrieben. Geben Sie es nicht an Dritte weiter. Es kann anderen Menschen schaden, auch wenn diese die gleichen Beschwerden haben wie Sie.
- Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker. Dies gilt auch für Nebenwirkungen, die nicht in dieser Packungsbeilage angegeben sind. Siehe Abschnitt 4.
Wichtige Informationen über kombinierte hormonale Kontrazeptiva (KHK):
- Bei korrekter Anwendung zählen sie zu den zuverlässigsten reversiblen Verhütungsmethoden.
- Sie bewirken eine leichte Zunahme des Risikos für ein Blutgerinnsel in den Venen und Arterien, insbesondere im ersten Jahr der Anwendung oder bei Wiederaufnahme der Anwendung eines kombinierten hormonalen Kontrazeptivums nach einer Unterbrechung von 4 oder mehr Wochen.
- Achten Sie bitte aufmerksam auf Symptome eines Blutgerinnsels und wenden Sie sich an Ihren Arzt, wenn Sie vermuten, diese zu haben (siehe Abschnitt „Blutgerinnsel“).
1. Was ist Solgest und wofür wird es angewendet?
Solgest wird zur Schwangerschaftsverhütung angewendet.
Solgest enthält eine kleine Menge des weiblichen Geschlechtshormons Desogestrel, das in die Gruppe der Gestagene gehört. Aus diesem Grund wird Solgest als Gestagen-Monopille (GMP) oder Minipille bezeichnet. Im Gegensatz zur Kombinationspille enthält die GMP oder Minipille kein Estrogen, sondern lediglich ein Gestagen. Die meisten GMP wirken hauptsächlich dadurch, dass sie den Eintritt von Spermazellen in die Gebärmutter verhindern, aber sie verhindern nicht immer die Reifung der Eizelle, was die Hauptwirkung der Kombinationspillen ist.
Solgest unterscheidet sich von den meisten GMP, weil die Wirkdosis in den meisten Fällen ausreicht, um die Eizellreifung zu verhindern. Deshalb bietet Solgest ein hohes Maß an Empfängnisschutz.
Im Gegensatz zur Kombinationspille kann Solgest auch von Frauen eingenommen werden, die Estrogene nicht vertragen oder die stillen. Ein Nachteil ist, dass während der Anwendung von Solgest in unregelmäßigen Abständen Vaginalblutungen auftreten können. Es kann auch sein, dass Sie überhaupt keine Blutungen haben.
2. Was sollten Sie vor der Einnahme von Solgest beachten?
Wie andere hormonelle Verhütungsmittel bietet Solgest keinen Schutz vor einer HIV-Infektion (AIDS) oder anderen sexuell übertragbaren Krankheiten.
Solgest darf nicht eingenommen werden,
- wenn Sie allergisch gegen Desogestrel oder einen der in Abschnitt 6. genannten sonstigen Bestandteile dieses Arzneimittels sind
- wenn Sie eine Thrombose haben. Bei einer Thrombose bildet sich ein Blutgerinnsel in einem Blutgefäß (z. B. in den Beinen [tiefe Venenthrombose] oder in der Lunge [Lungenembolie]).
- wenn Sie einen Ikterus (Gelbfärbung der Haut) oder eine schwere Lebererkrankung haben oder hatten und sich Ihre Leberfunktion noch nicht normalisiert hat
- wenn Sie einen sexualhormonabhängigen Krebs haben, wie z. B. bestimmte Arten von Brustkrebs, oder ein Verdacht auf einen solchen Tumor besteht
- wenn Sie Blutungen aus der Scheide haben, deren Ursache nicht abgeklärt ist
Sprechen Sie vor der Einnahme von Solgest mit Ihrem Arzt, wenn eine dieser Gegebenheiten auf Sie zutrifft. Ihr Arzt wird Ihnen gegebenenfalls eine nicht-hormonelle Methode zur Schwangerschaftsverhütung empfehlen.
Wenden Sie sich umgehend an Ihren Arzt, wenn eine dieser Gegebenheiten erstmals während der Anwendung von Solgest auftritt.
Warnhinweise und Vorsichtsmaßnahmen
Bitte sprechen Sie mit Ihrem Arzt oder Apotheker, bevor Sie Solgest einnehmen.
Sprechen Sie mit Ihrem Arzt, bevor Sie Solgest einnehmen:
- wenn Sie Brustkrebs haben oder hatten
- wenn Sie Leberkrebs haben, da ein Einfluss von Solgest nicht ausgeschlossen werden kann
- wenn Sie eine Thrombose haben oder schon einmal hatten
- wenn Sie an Diabetes leiden
- wenn Sie an Epilepsie leiden (siehe „Einnahme von Solgest zusammen mit anderen Arzneimitteln“)
- wenn Sie an Tuberkulose leiden (siehe „Einnahme von Solgest zusammen mit anderen Arzneimitteln“)
- wenn Sie hohen Blutdruck haben
- wenn Sie Chloasma (gelblich-braune Pigmentflecken auf der Haut, besonders im Gesicht) haben oder hatten; in diesem Fall sollten Sie auf zu viel Kontakt mit der Sonne oder mit ultravioletter Strahlung verzichten
- wenn Sie Depressionen oder Stimmungsschwankungen haben
Erfolgt die Einnahme von Solgest unter einer dieser Gegebenheiten, kann es erforderlich sein, Sie sorgfältig zu überwachen. Ihr Arzt kann Ihnen erklären, was zu tun ist.
Brustkrebs
Untersuchen Sie Ihre Brüste regelmäßig und setzen Sie sich schnellstmöglich mit Ihrem Arzt in Verbindung, wenn Sie einen Knoten in einer Brust spüren.
Brustkrebs wurde bei Frauen, die die Pille einnehmen, etwas häufiger gefunden als bei Frauen desselben Alters, die keine Pille einnehmen. Wenn die Frauen die Einnahme der Pille beenden, wird das Risiko allmählich geringer, so dass das Risiko einer Brustkrebsdiagnose 10 Jahre nach Einnahmeende der Pille genauso hoch ist wie bei Frauen, die noch niemals die Pille eingenommen haben. Brustkrebs kommt bei Frauen unter 40 Jahren selten vor, aber mit zunehmendem Alter steigt das Risiko. Deshalb ist die Zahl zusätzlich diagnostizierter Brustkrebsfälle höher, wenn das Alter, bis zu dem die Frau die Pille einnimmt, höher ist. Wie lange sie die Pille eingenommen hat, spielt dabei eine geringere Rolle.
Auf jeweils 10.000 Frauen, die die Pille bis zu 5 Jahre einnehmen, aber im Alter von 20 Jahren absetzen, käme somit zusätzlich zu den 4 Fällen, die normalerweise in dieser Altersgruppe diagnostiziert werden, weniger als 1 zusätzlicher Fall von Brustkrebs, der bis zu 10 Jahre nach Einnahmeende gefunden wird. Ebenso kämen auf 10.000 Frauen, die die Pille bis zu 5 Jahre einnehmen, aber bis zu einem Alter von 30 wieder abgesetzt haben, zusätzlich zu den 44 normalerweise diagnostizierten Fällen noch 5 Extrafälle. Auf 10.000 Frauen, die die Pille bis zu 5 Jahre einnehmen, aber bis zu einem Alter von 40 wieder abgesetzt haben, kämen zusätzlich zu den 160 normalerweise diagnostizierten Fällen noch 20 Extrafälle.
Es wird davon ausgegangen, dass das Brustkrebsrisiko bei Frauen, die Gestagen-Monopräparate wie Solgest einnehmen, dem von Anwenderinnen der Pille ähnelt, aber die Beweislage ist weniger schlüssig.
Brustkrebs bei Frauen, die die Pille einnehmen, scheint mit geringerer Wahrscheinlichkeit zu streuen als Brustkrebs bei Frauen, die keine Pille nehmen. Es ist nicht bekannt, ob das unterschiedliche Brustkrebsrisiko durch die Pille verursacht wird. Es kann sein, dass Frauen häufiger untersucht wurden und so Brustkrebs früher entdeckt wird.
Thrombose
Wenn Sie mögliche Zeichen einer Thrombose bemerken, müssen Sie sofort Ihren Arzt kontaktieren (siehe auch „Regelmäßige Untersuchungen“).
Bei einer Thrombose bildet sich ein Blutgerinnsel, das ein Blutgefäß verstopfen kann. Eine Thrombose tritt manchmal in den tiefen Beinvenen auf (tiefe Venenthrombose). Wenn sich dieses Blutgerinnsel aus den Venen, in denen es sich gebildet hat, löst, kann es in die Lungenarterien gelangen und diese verstopfen und eine Lungenembolie verursachen. Das kann zu tödlichen Situationen führen. Tiefe Venenthrombose kommt nur selten vor. Sie kann sich auch dann entwickeln, wenn Sie keine Pille einnehmen. Sie kann auch während einer Schwangerschaft auftreten.
Das Risiko ist für Anwenderinnen der Pille höher als bei Frauen, die keine Pille nehmen. Es wird davon ausgegangen, dass das mit Gestagen-Monopillen wie Solgest verbundene Risiko geringer ist als das von Frauen, die eine Pille einnehmen, die auch Estrogene enthält (Kombinationspille).
Psychiatrische Erkrankungen
Manche Frauen, die hormonelle Verhütungsmittel wie Solgest anwenden, berichten über Depression oder depressive Verstimmung. Depressionen können schwerwiegend sein und gelegentlich zu Selbsttötungsgedanken führen. Wenn bei Ihnen Stimmungsschwankungen und depressive Symptome auftreten, lassen Sie sich so rasch wie möglich von Ihrem Arzt medizinisch beraten.
Kinder und Jugendliche
Es liegen keine Studien zur Wirksamkeit und Sicherheit bei Jugendlichen unter 18 Jahren vor.
Einnahme von Solgest zusammen mit anderen Arzneimitteln
Informieren Sie Ihren Arzt oder Apotheker, wenn Sie andere Arzneimittel einnehmen, kürzlich andere Arzneimittel eingenommen haben oder beabsichtigen, andere Arzneimittel einzunehmen.
Informieren Sie außerdem jeden anderen Arzt oder Zahnarzt, der Ihnen ein anderes Medikament verschreibt (oder Ihren Apotheker), dass Sie Solgest einnehmen. Diese können Ihnen auch sagen, ob Sie zusätzliche Methoden zur Empfängnisverhütung (z. B. Kondome) anwenden müssen und, falls ja, wie lange, oder ob die Anwendung eines weiteren Arzneimittels, das Sie einnehmen müssen, verändert werden muss.
Einige Arzneimittel können:
- einen Einfluss auf die Blutspiegel von Solgest haben
- seine empfängnisverhütende Wirkung herabsetzen
- unerwartete Blutungen auslösen
Dazu gehören Arzneimittel zur Behandlung von
- Epilepsie (z. B. Primidon, Phenytoin, Carbamazepin, Oxcarbazepin, Felbamat, Topiramat und Phenobarbital)
- Tuberkulose (z. B. Rifampicin, Rifabutin)
- HIV-Infektionen (z. B. Ritonavir, Nelfinavir, Nevirapin, Efavirenz)
- Hepatitis-C-Virus-Infektionen (z. B. Boceprevir, Telaprevir)
- anderen Infektionskrankheiten (z. B. Griseofulvin)
- Bluthochdruck in den Blutgefäßen der Lunge (Bosentan)
- depressiver Verstimmung (das pflanzliche Heilmittel Johanniskraut)
- bestimmten bakteriellen Infektionen (z. B. Clarithromycin, Erythromycin)
- Pilzinfektionen (z. B. Ketoconazol, Itraconazol, Fluconazol)
- Bluthochdruck (Hypertonie), Angina pectoris oder bestimmten Herzrhythmusstörungen (z. B. Diltiazem)
Wenn Sie Arzneimittel oder pflanzliche Präparate einnehmen, die die Wirksamkeit von Solgest herabsetzen könnten, sollte zusätzlich eine empfängnisverhütende Barrieremethode angewendet werden. Andere Arzneimittel können die Wirksamkeit von Solgest bis zu 28 Tage, nachdem Sie die Anwendung beendet haben, beeinflussen. Deshalb ist es notwendig, die zusätzliche empfängnisverhütende Barrieremethode ebenso lange anzuwenden. Ihr Arzt kann Ihnen sagen, ob Sie zusätzliche Verhütungsmaßnahmen benutzen sollen und, falls ja, für wie lange.
Solgest kann auch andere Arzneimittel in ihrer Wirkung beeinflussen und dadurch deren Wirkung erhöhen (z. B. Arzneimittel, die Ciclosporin enthalten) oder herabsetzen (z. B. Lamotrigin).
Fragen Sie Ihren Arzt oder Apotheker um Rat, bevor Sie ein Arzneimittel einnehmen.
Schwangerschaft und Stillzeit
Wenn Sie schwanger sind oder stillen, oder wenn Sie vermuten, schwanger zu sein, oder beabsichtigen, schwanger zu werden, fragen Sie vor der Einnahme dieses Arzneimittels Ihren Arzt oder Apotheker um Rat.
Schwangerschaft
Wenden Sie Solgest nicht an, wenn Sie schwanger sind oder vermuten, schwanger zu sein.
Stillzeit
Solgest kann angewendet werden, während Sie stillen. Solgest scheint im Allgemeinen keinen Einfluss auf die Produktion oder die Qualität der Muttermilch zu haben. Allerdings wurde in seltenen Fällen über eine verminderte Muttermilchproduktion während der Anwendung von Solgest berichtet. Eine geringe Menge des Wirkstoffs von Solgest geht in die Muttermilch über.
Die Gesundheit von Kindern, die 7 Monate von Müttern gestillt wurden, die Desogestrel einnahmen, wurde bis zu einem Alter von 2,5 Jahren untersucht. Dabei zeigten sich keine Auswirkungen auf Wachstum oder Entwicklung der Kinder.
Wenn Sie stillen und Solgest einnehmen wollen, fragen Sie bitte Ihren Arzt.
Verkehrstüchtigkeit und Fähigkeit zum Bedienen von Maschinen
Es gibt keine Hinweise auf eine Beeinträchtigung der Aufmerksamkeit und Konzentration durch die Anwendung von Solgest.
Solgest enthält Lactose
Patienten mit Lactoseunverträglichkeit sollten zur Kenntnis nehmen, dass jede Solgest Tablette 52,34 mg Lactose (als Lactose-Monohydrat) enthält.
Bitte nehmen Sie Solgest erst nach Rücksprache mit Ihrem Arzt ein, wenn Ihnen bekannt ist, dass Sie unter einer Unverträglichkeit gegenüber bestimmten Zuckern leiden.
Regelmäßige Untersuchungen
Wenn Sie Solgest einnehmen, wird Ihr Arzt Ihnen sagen, dass sie regelmäßige Vorsorgeuntersuchungen durchführen lassen müssen. Im Allgemeinen hängen die Häufigkeit und die Art dieser Untersuchungen von der jeweiligen Situation ab.
Setzen Sie sich schnellstmöglich mit Ihrem Arzt in Verbindung, wenn:
- Sie starke Schmerzen oder Schwellungen in einem Bein bemerken, unerklärliche Schmerzen in der Brust haben, an Kurzatmigkeit oder ungewöhnlichem Husten leiden, insbesondere wenn Sie Blut husten (das könnte ein Zeichen für eine Thrombose sein)
- Sie plötzlich starke Bauchschmerzen haben oder gelb aussehen (das könnte ein Zeichen für Leberprobleme sein)
- Sie einen Knoten in der Brust spüren (das könnte ein Zeichen für Brustkrebs sein)
- Sie plötzliche oder starke Schmerzen im Unterbauch oder in der Magengegend haben (das könnte ein Zeichen für eine ektopische Schwangerschaft sein, d. h. eine Schwangerschaft außerhalb der Gebärmutter)
- Sie immobilisiert oder operiert werden müssen (sprechen Sie mit Ihrem Arzt mindestens vier Wochen vorher)
- Sie ungewöhnliche starke Blutungen aus der Scheide haben
- Sie vermuten, schwanger zu sein
3. Wie ist Solgest einzunehmen?
Nehmen Sie dieses Arzneimittel immer genau nach Absprache mit Ihrem Arzt ein. Fragen Sie bei Ihrem Arzt oder Apotheker nach, wenn Sie sich nicht sicher sind.
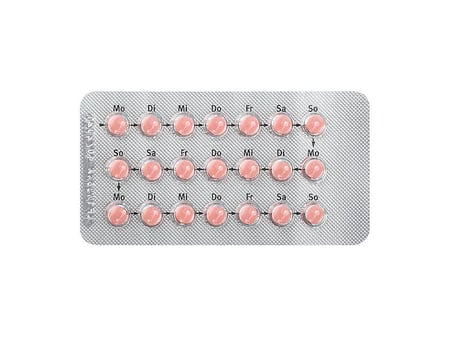
Jeder Streifen Solgest enthält 28 Tabletten. Pfeile und Wochentage sind auf der Vorderseite des Streifens aufgedruckt, damit Sie die Pille korrekt einnehmen können. Nehmen Sie Ihre Tablette jeden Tag etwa zur gleichen Zeit ein. Schlucken Sie jede Tablette unzerkaut mit Wasser.
Nehmen Sie jedes Mal, wenn Sie einen neuen Solgest-Streifen anbrechen, eine Tablette aus der obersten Reihe. Wenn Sie beispielsweise an einem Mittwoch mit der Einnahme beginnen, nehmen Sie die Tablette aus der oberen Reihe, neben der „Mi“ gedruckt ist.
Nehmen Sie jeden Tag eine Tablette, bis der Streifen leer ist, und folgen Sie immer der Pfeilrichtung. Wenn Sie an einem Montag beginnen, werden Sie am Ende des Streifens alle Reihen komplett aufgebraucht haben. Beginnen Sie an einem anderen Wochentag, erreichen Sie vor Aufbrauchen aller Tabletten das Ende des Streifens und nehmen dann die restlichen Tabletten aus der oberen Reihe. So können Sie leicht überprüfen, ob Sie Ihre tägliche Tablette eingenommen haben. Während der Anwendung von Solgest können Blutungen auftreten (siehe „Welche Nebenwirkungen sind möglich?“), aber auch dann müssen Sie die Tabletten wie gewohnt weiter einnehmen.
Wenn ein Streifen leer ist, müssen Sie am nächsten Tag mit einem neuen Streifen Solgest beginnen – ohne Unterbrechung und ohne auf die Blutung zu warten.
Beginn der Einnahme aus der ersten Packung Solgest
Wenn im vorangegangenen Monat kein hormonelles Verhütungsmittel angewendet wurde
Warten Sie, bis Ihre Monatsblutung einsetzt. Nehmen Sie Ihre erste Solgest-Tablette am ersten Tag der Monatsblutung ein. Sie müssen keine zusätzlichen Verhütungsmethoden ergreifen.
Sie können auch erst zwischen dem 2. und 5. Tag Ihrer Blutung mit der Einnahme beginnen, aber in diesem Fall ist während der ersten 7 Tage ein zusätzliches Verhütungsmittel (barrierebildendes Verhütungsmittel) anzuwenden.
Wechsel von einer kombinierten Pille, einem Vaginalring oder einem transdermalen Pflaster
Sie können mit der Einnahme von Solgest am folgenden Tag nach Einnahme der letzten Tablette Ihrer bisherigen Pille bzw. am Tag der Entfernung Ihres Vaginalrings oder Pflasters beginnen (d. h. ohne tabletten-, ring- oder pflasterfreie Pause). Wenn die Packung Ihrer jetzigen Pille auch wirkstofffreie Tabletten enthält, können Sie mit der Einnahme von Solgest am folgenden Tag nach der letzten wirkstoffhaltigen Tablette beginnen (wenn Sie unsicher sind, fragen Sie Ihren Arzt oder Apotheker). Wenn Sie diese Anweisungen befolgen, müssen Sie keine zusätzlichen Verhütungsmethoden ergreifen.
Sie können auch spätestens am folgenden Tag nach der tabletten-, ring- oder pflasterfreien Pause bzw. nach dem wirkstofffreien Tablettenintervall Ihres jetzigen Verhütungsmittels mit der Einnahme beginnen. Wenn Sie diese Anweisungen befolgen, müssen Sie trotzdem während der ersten 7 Tage ein zusätzliches Verhütungsmittel (barrierebildendes Verhütungsmittel) anwenden.
Wechsel von einer anderen Gestagen-Monopille
Sie können die Einnahme jederzeit abbrechen und sofort mit Solgest beginnen. Sie müssen keine zusätzlichen Verhütungsmethoden ergreifen.
Wechsel von einem Injektionspräparat, einem Implantat oder einer gestagenfreisetzenden Spirale
Beginnen Sie mit der Einnahme von Solgest, wenn die nächste Injektion fällig wäre oder am Tag, an dem Ihr Implantat bzw. Ihre Spirale entfernt wird. Sie müssen keine zusätzlichen Verhütungsmethoden ergreifen.
Nach einer Geburt
Sie können mit der Einnahme von Solgest zwischen dem 21. und 28. Tag nach der Entbindung beginnen. Wenn Sie später mit der Einnahme beginnen, müssen Sie im ersten Zyklus während der ersten 7 Tage ein zusätzliches Verhütungsmittel (barrierebildendes Verhütungsmittel) anwenden. Sollten Sie zuvor Geschlechtsverkehr gehabt haben, muss eine Schwangerschaft aber vor Einnahme von Solgest ausgeschlossen werden. Weitere Informationen für stillende Frauen enthält Abschnitt 2. „Schwangerschaft und Stillzeit“. Ihr Arzt kann Sie ebenfalls beraten.
Nach einer Fehlgeburt oder einem Schwangerschaftsabbruch Ihr Arzt wird Sie entsprechend beraten.
Wenn Sie die Einnahme von Solgest vergessen haben
Wenn Sie die vergessene Einnahme nach weniger als 12 Stunden bemerken, ist die Zuverlässigkeit von Solgest noch gegeben. Nehmen Sie die vergessene Tablette sofort und die nächsten Tabletten wieder zu den gewohnten Zeitpunkten ein.
Ist die Einnahme um mehr als 12 Stunden verspätet, kann die Zuverlässigkeit von Solgest vermindert sein.
Je mehr aufeinanderfolgende Tabletten Sie vergessen haben, desto höher ist das Risiko, dass der Empfängnisschutz verringert ist.
Nehmen Sie die letzte vergessene Tablette sofort und die nächsten Tabletten wieder zu den gewohnten Zeitpunkten ein. Wenden Sie außerdem in den nächsten 7 Tagen eine zusätzliche Methode zur Schwangerschaftsverhütung (Barrieremethode) an.
Wenn Sie in der ersten Woche der Tabletteneinnahme eine oder mehrere Tabletten vergessen haben und in der Woche vor der vergessenen Tabletteneinnahme Geschlechtsverkehr hatten, könnten Sie schwanger werden. Fragen Sie Ihren Arzt um Rat.
Wenn Sie Magen-Darm-Beschwerden haben (z. B. Erbrechen, schwerer Durchfall)
Folgen Sie den Hinweisen für vergessene Tabletten im vorherigen Abschnitt. Wenn Sie innerhalb von 3 - 4 Stunden nach Einnahme der Tablette erbrechen oder starken Durchfall haben, kann der Wirkstoff möglicherweise nicht vollständig aufgenommen worden sein.
Wenn Sie eine größere Menge von Solgest eingenommen haben, als Sie sollten
Schwerwiegende schädliche Wirkungen durch die Einnahme zu vieler Solgest-Tabletten sind nicht bekannt. Mögliche Symptome sind Übelkeit, Erbrechen und - bei jungen Mädchen - leichte Vaginalblutungen. Bitten Sie Ihren Arzt um weitere Informationen.
Wenn Sie die Einnahme von Solgest abbrechen
Sie können die Einnahme von Solgest jederzeit abbrechen. Ab dem Tag, an dem Sie die Einnahme abbrechen, besteht kein Empfängnisschutz mehr.
Wenn Sie weitere Fragen zur Einnahme dieses Arzneimittels haben, wenden Sie sich an Ihren Arzt oder Apotheker.
4. Welche Nebenwirkungen sind möglich?
Wie alle Arzneimittel kann auch dieses Arzneimittel Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen.
Schwerwiegende Nebenwirkungen im Zusammenhang mit der Anwendung von Solgest sind in Abschnitt 2. „Was sollten Sie vor der Einnahme von Solgest beachten?“ beschrieben. Bitte lesen Sie diesen Abschnitt für weitere Informationen und sprechen Sie gegebenenfalls sofort mit Ihrem Arzt.
Sie müssen Ihren Arzt sofort aufsuchen, wenn Sie allergische Reaktionen (Überempfindlichkeit), einschließlich Schwellungen des Gesichts, der Lippen, der Zunge und/oder des Rachens bemerken, die Atem- oder Schluckbeschwerden verursachen (Angioödem und/oder Anaphylaxie) (Häufigkeit auf Grundlage der verfügbaren Daten nicht abschätzbar).
Während der Anwendung von Solgest können in unregelmäßigen Abständen Vaginalblutungen auftreten. Dies können leichte Schmierblutungen sein, die nicht einmal eine Einlage erforderlich machen, aber die Blutungen können auch stärker sein und aussehen wie eine leichte Monatsblutung, so dass ein Tampon oder eine Binde verwendet werden muss. Es kann auch sein, dass Sie überhaupt keine Blutungen haben. Diese Nebenwirkungen treten häufig auf (kann bis zu 1 von 10 Behandelten betreffen). Diese unregelmäßigen Blutungen sind kein Zeichen für einen verringerten Empfängnisschutz von Solgest. Im Allgemeinen müssen Sie nichts unternehmen; nehmen Sie Solgest einfach weiter ein. Wenn die Blutung aber schwer ist oder lange anhält, sollten Sie mit Ihrem Arzt sprechen.
Anwenderinnen von Desogestrel berichteten die folgenden, weiteren Nebenwirkungen:
Häufig (kann bis zu 1 von 10 Behandelten betreffen)
- Stimmungsveränderungen
- depressive Verstimmung
- verminderter Sexualtrieb (Libido)
- Kopfschmerzen
- Übelkeit
- Akne
- Brustschmerzen
- Gewichtszunahme
Gelegentlich (kann bis zu 1 von 100 Behandelten betreffen)
- Infektion der Vagina
- Schwierigkeiten beim Tragen von Kontaktlinsen
- Erbrechen
- Haarausfall
- Schmerzhafte Monatsblutung
- Eierstockzyste
- Müdigkeit
Selten (kann bis zu 1 von 1.000 Behandelten betreffen)
- Hautausschlag
- Quaddeln
- schmerzhafte bläulich-rote Knötchen (Erythema nodosum) (dies sind Hauterkrankungen)
Außer diesen Nebenwirkungen kann auch Sekret aus der Brust austreten.
Meldung von Nebenwirkungen
Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker. Dies gilt auch für Nebenwirkungen, die nicht in dieser Packungsbeilage angegeben sind. Sie können Nebenwirkungen auch direkt dem Bundesinstitut für Arzneimittel und Medizinprodukte, Abt.
Pharmakovigilanz, Kurt-Georg-Kiesinger-Allee 3, D-53175 Bonn, Website: www.bfarm.de anzeigen. Indem Sie Nebenwirkungen melden, können Sie dazu beitragen, dass mehr Informationen über die Sicherheit dieses Arzneimittels zur Verfügung gestellt werden.
5. Wie ist Solgest aufzubewahren?
Bewahren Sie dieses Arzneimittel für Kinder unzugänglich auf.
Sie dürfen dieses Arzneimittel nach dem auf dem Umkarton nach „verwendbar bis“ bzw. „verw. bis.“ angegebenen Verfalldatum nicht mehr verwenden. Das Verfalldatum bezieht sich auf den letzten Tag des angegebenen Monats.
In der Originalverpackung aufbewahren, um den Inhalt vor Licht und Feuchtigkeit zu schützen.
Für dieses Arzneimittel sind bezüglich der Temperatur keine besonderen Lagerungsbedingungen erforderlich.
Entsorgen Sie Arzneimittel niemals über das Abwasser (z. B. nicht über die Toilette oder das Waschbecken). Fragen Sie in Ihrer Apotheke, wie das Arzneimittel zu entsorgen ist, wenn Sie es nicht mehr verwenden. Sie tragen damit zum Schutz der Umwelt bei. Weitere Informationen finden Sie unter www.bfarm.de/arzneimittelentsorgung.
6. Inhalt der Packung und weitere Informationen
Was Solgest enthält
- Der Wirkstoff ist: Desogestrel. Eine Filmtablette enthält 75 Mikrogramm Desogestrel.
- Die sonstigen Bestandteile sind:
Tablettenkern: Lactose-Monohydrat, Kartoffelstärke, Povidon K-30, hochdisperses Siliciumdioxid, Stearinsäure, all-rac-alfa-Tocopherol.
Filmüberzug: Poly(vinylalkohol), Titandioxid (E171), Macrogol 3000, Talkum.
Wie Solgest aussieht und Inhalt der Packung
Solgest sind weiße oder fast weiße, runde, bikonvexe Filmtabletten mit einem Durchmesser von ca. 5,5 mm, einem „D“ auf einer Seite und „75“ auf der anderen Seite.
Solgest Filmtabletten sind in transparente, feste PVC/PVDC-Aluminium-Blisterpackungen verpackt. Jeder Blister befindet sich in einem laminierten Beutel aus Aluminium. Die Blisterpackungen in den Beuteln befinden sich in einer Faltschachtel, zusammen mit der Packungsbeilage und einem Etui zur Aufbewahrung.
Packungsgrößen: 1 x 28, 3 x 28, 6 x 28 Filmtabletten
Es werden möglicherweise nicht alle Packungsgrößen in den Verkehr gebracht.
Pharmazeutischer Unternehmer und Hersteller
Gedeon Richter Plc. Gyömrői út 19 - 21.
1103 Budapest
Ungarn
Örtlicher Vertreter:
Gedeon Richter Pharma GmbH
Ettore-Bugatti-Straße 6 – 14
51149 Köln
Tel.: 02203 9688-0
Fax: 01803433366
E-Mail: service@gedeonrichter.de www.gedeonrichter.de
Dieses Arzneimittel ist in den Mitgliedsstaaten des Europäischen Wirtschaftsraumes (EWR) unter den folgenden Bezeichnungen zugelassen:
Dänemark YRTILLA
Deutschland Solgest 75 Mikrogramm Filmtabletten
Österreich Tangolita 75 Mikrogramm Filmtabletten
Diese Packungsbeilage wurde zuletzt überarbeitet im September 2021.